[ad_1]
Fuente: Hellerhoff/Wikimedia Commons
Los trastornos mentales como reacciones.
Hoy en día se habla mucho y se debate acerca de si los trastornos mentales deben verse como enfermedades biológicas o como respuestas «comprensibles» e incluso «normales» a los acontecimientos de la vida. Una afirmación común es que debido a que no existe una base biológica establecida o una fisiopatología para explicar la enfermedad mental, psiquiátrico los trastornos no deberían llamarse enfermedades cerebrales o incluso enfermedades en absoluto. Mientras tanto, a medida que el trauma se reconoce cada vez más como una experiencia de vida común entre las personas diagnosticadas con trastornos psiquiátricos, a veces también se argumenta que el «modelo biomédico» de la psiquiatría es culpable de «patologizar en exceso» o «medicalizar en exceso» la angustia y de localizar erróneamente el trastorno o disfunción en el individuo o en su cerebro, en lugar de atribuir más correctamente la causa de la angustia al trauma.
La ironía de esta declaración es que en la década de 1950, cuando la psiquiatría todavía estaba fuertemente influenciada por psicoanalítico Un concepto central de la teoría es la idea de que los trastornos mentales son una «reacción» a los factores estresantes ambientales o del desarrollo. Incluso la esquizofrenia figuraba en Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM) como una «reacción» (lo que condujo a la teoría fallida y falsa de que la esquizofrenia fue causada por «madres esquizofrenógenas») bajo el título «trastornos de origen psicógeno o sin causa física claramente definida o cambios estructurales en el cerebro».
Cuando la psiquiatría se alejó de sus orígenes psicoanalíticos en la década de 1960 para convertirse en un campo médico especializado, donde la formación psiquiátrica requería educación médica, abandonó la idea de que los trastornos mentales eran simplemente «reacciones». Hoy, la palabra «trastorno» ha reemplazado a la palabra «reacción» en el DSM para describir la mayoría de las condiciones enumeradas en sus páginas, evitando deliberadamente la palabra «enfermedad» o incluso «enfermedad». En cambio, los trastornos mentales se reconocen como «síndromes» que representan constelaciones de síntomas asociados, en la mayoría de los casos sin ningún reclamo directo sobre su causa. La principal excepción fue el continuo reconocimiento del DSM de las reacciones traumáticas en forma de post-traumático estrés trastorno (TEPT), trastorno de estrés agudo y trastornos de adaptación, lo que deja en claro que aunque la psiquiatría no discute el papel potencial del trauma en todas trastornos mentales, reconoce claramente la importancia del trauma como causa algo desordenes mentales.
Huesos rotos y el modelo biopsicosocial
A pesar de las afirmaciones ocasionales en sentido contrario, no es cierto que la psiquiatría utilice un modelo «biomédico» reduccionista que considera los trastornos mentales como enfermedades del cerebro. De hecho, la psiquiatría utiliza un modelo «biopsicosocial» que permite a los médicos considerar las causas biológicas, psicológicas y sociales de los casos individuales de trastorno mental y angustia.
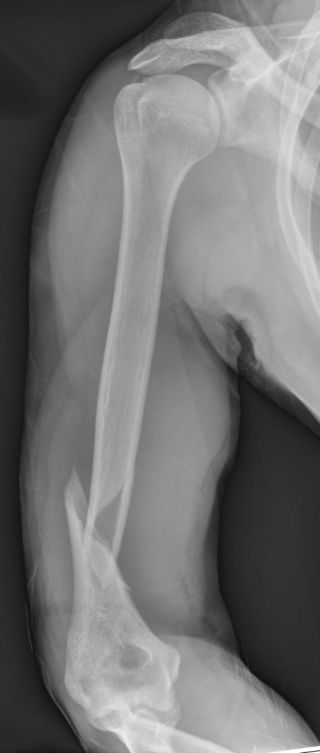
Para explicar cómo funciona el modelo biopsicosocial en psiquiatría y medicina, me gusta comparar cómo los psiquiatras realmente piensan sobre los trastornos mentales con cómo pensamos nosotros sobre los huesos rotos. Los huesos se rompen, por ejemplo, cuando nos atropella un coche. Por lo tanto, puede considerarse con razón una reacción al trauma. Pero mientras que una persona mayor con una densidad mineral ósea reducida puede fracturarse, una persona con una predisposición genética a huesos más gruesos puede no hacerlo, incluso si se expone al mismo impacto o fuerza. Y a veces se producen «fracturas patológicas» cuando un hueso enfermo, como en los casos de osteoporosis grave, se rompe en ausencia de un trauma significativo. Por lo tanto, la biología es relevante para los huesos rotos, independientemente de si se produjo o no una lesión.
También hay determinantes sociales de huesos rotos y enfermedades médicas. Mientras que una persona con buena atención médica que recibe tratamiento para la osteoporosis puede no romperse, un hueso en una persona de la misma edad que no tiene acceso a atención médica de calidad tiene muchas más probabilidades de romperse. Y digamos que alguien se rompe la pierna, no porque lo haya atropellado un automóvil, sino porque es un «adicto a la adrenalina» al que le gusta correr riesgos, y sufrió una fractura en la pierna por un aterrizaje forzoso mientras se zambullía. Aquí es donde la psicología viene al rescate. En el modelo biopsicosocial, la biología, los factores estresantes ambientales, los factores sociales y la psicología individual pueden conspirar para romper un hueso.
Lo mismo ocurre con los trastornos mentales. La psiquiatría no limita nuestra comprensión de los trastornos mentales a una sola causa. De acuerdo con el modelo biopsicosocial, podemos comprender mejor el sufrimiento de una persona por una afección como el trastorno depresivo mayor o la esquizofrenia si consideramos todos los factores biológicos, psicológicos y sociales que pueden ser relevantes para esa persona y sus circunstancias.
Localización de la patología, localización de la culpa.
Curiosamente, cuando hablamos de huesos rotos, rara vez escuchamos a alguien discutir las causas biológicas y ambientales e insistir en que las fracturas deben reformularse como «una respuesta comprensible al trauma» sin llamar al hueso «roto» o «roto». Y lo mismo ocurre con otras enfermedades, como la hipertensión arterial, la diabetes, las cardiopatías o el cáncer, en las que factores ambientales como la ingesta de sal o calorías, el ejercicio o el cigarrillo de fumar interactúan con factores biológicos que se ven afectados por influencias genéticas que conducen a la enfermedad.
¿Por qué, entonces, algunos desprecian tanto los trastornos mentales como «trastornos del cerebro» que piden esfuerzos para «deshacerse de este trastorno» pero con bastante calma llaman «roto» a un hueso roto? Una de las razones es que los trastornos de localización en el cerebro a menudo se asocian con la localización razón trastornos en el cerebro. Pero no son lo mismo: así como podemos llamar a un hueso roto sin decir que el hueso se rompió, podemos decir que el cerebro está roto, pero el cerebro no es necesariamente la causa del trastorno mental.
Otra razón clave preocupa marca y localización de la patología y la culpa. Como señaló el Dr. Mark Vonnegut en sus memorias de 1975 Edén expreso:
«La mayoría de las enfermedades pueden separarse de uno mismo y verse como invasiones extranjeras. La esquizofrenia se comporta muy mal en este sentido. Resfriados, úlceras, gripe y cáncer es lo que tenemos. La esquizofrenia es lo que somos.1
Por lo tanto, si bien podemos atribuir la patología a una causa infecciosa o disfunción de una parte del cuerpo cuando tenemos una enfermedad médica, puede parecer que estamos hablando de algo mucho más central para quienes somos cuando hablamos de la disfunción de los trastornos mentales.
En un artículo de 2016 del que fui coautor con el Dr. Allen Francis, escribimos:
“En el lenguaje cargado de valores de la enfermedad, donde la salud siempre es ‘buena’ y la enfermedad siempre ‘mala’, el estigma siempre seguirá siendo un problema. Una persona con una enfermedad cardíaca puede decir: «Tengo mal corazón». Pero no aceptamos las etiquetas de enfermedad mental porque los trastornos mentales afectan nuestro cerebro y nuestro comportamiento, donde nuestro propio identidad echa raíces».2
En otras palabras, cuando las personas se oponen a llamar «trastornos» a los trastornos mentales, parecen estar rechazando la implicación de que, a diferencia de un corazón enfermo o un hueso roto, cuando tenemos un trastorno psiquiátrico, nuestra esencia misma está rota. . En cambio, llamar a los trastornos mentales «reacciones al trauma» permite a las personas externalizar la patología, la disfunción y la culpa para que las personas con trastornos mentales puedan ser vistas como víctimas de las circunstancias o, en el caso de abuso, maltrato por parte de otros.
Pero si bien es importante considerar el valor terapéutico de narrativas tan dispares, no necesitamos pensar en los trastornos mentales de una manera tan reduccionista, ni uno ni otro. Así como somos más que nuestro cerebro, las causas de los trastornos mentales son más complejas que una simple respuesta al trauma. Y no hay ninguna razón para que pensemos que un trastorno mental se rompe de alguna manera fundamental e irreparable. Al igual que con un hueso roto, siempre tenemos el potencial de sanar, ya sea que nuestro cerebro esté dañado, seamos víctimas de un trauma o, como suele ser el caso, ambos.
[ad_2]
Source link





