[ad_1]
El dolor abdominal, la hinchazón, las náuseas, el estreñimiento y la diarrea son síntomas gastrointestinales comunes que reportan las personas, pero a menudo no tienen una explicación orgánica. En estos casos, los médicos atribuyen los síntomas a «interacciones intestino-cerebro», anteriormente conocidas como trastornos gastrointestinales funcionales.
Los trastornos del intestino y el cerebro, como el síndrome del intestino irritable, la dispepsia funcional y el estreñimiento funcional, representan al menos un tercio de las visitas de especialistas a las clínicas de gastroenterología y afectan hasta al 40 por ciento de las personas durante su vida. Son más comunes en mujeres (49 por ciento) que en hombres (37 por ciento), y dos tercios de las personas sufren síntomas crónicos y fluctuantes.
Se desconocen las razones de la interrupción de la interacción entre los intestinos y el cerebro. Sin embargo, según la última teoría biopsicosocial, se caracterizan por una desregulación bidireccional de la interacción intestino-cerebro a través de eje intestino-cerebro.
En los últimos años, a menudo se han propuesto dietas que implican la exclusión de ciertos alimentos para tratar trastornos de la interacción cerebro-intestino. Este enfoque surge de la observación de que aproximadamente dos tercios de los pacientes con síndrome del intestino irritable informan que sus síntomas están relacionados con el consumo de ciertos alimentos.
Los estudios sobre la eficacia de las dietas de eliminación, como la dieta de eliminación de FODMAP (oligosacáridos, disacáridos, monosacáridos y polioles fermentables), que reducen la ingesta de ciertos alimentos que tienden a fermentar en el intestino y retienen agua de la mucosa, lo han demostrado. que cuando se usan correctamente, pueden aliviar los síntomas físicos del síndrome del intestino irritable en dos tercios de los pacientes.
Desafortunadamente, los efectos de la dieta FODMAP no se han estudiado más allá de las seis semanas. Además, ningún estudio ha examinado el efecto de un período de recuperación de las comidas, que debe ocurrir después de dos a seis semanas de la fase de eliminación y los síntomas gastrointestinales bajo control. Por lo tanto, es posible que la mejora de los síntomas gastrointestinales asociados con la modificación de la dieta sea simplemente un efecto placebo o efecto nocebo.
Investigaciones recientes también han demostrado que las dietas de eliminación pueden desencadenar o exacerbar la alimentación y los trastornos alimentarios en algunas personas.
Dietas de eliminación y trastornos alimentarios
Las enfermedades crónicas, como la disfunción intestinal-cerebral, a menudo se asocian con sentimientos de pérdida de control. En estos casos, seguir dietas específicas y rígidas puede resultar atractivo porque puede ofrecer cierto control sobre una enfermedad impredecible con síntomas incómodos y estigmatizantes. Para algunas personas, la falsa sensación de control lograda a través de la dieta puede conducir al desarrollo de trastornos alimentarios como la anorexia nerviosa y la bulimia nerviosa, que juegan un papel central en su mantenimiento.
De acuerdo a cognitivo conductual Se teoriza que los síntomas gastrointestinales y las dietas de eliminación precipitan y mantienen los trastornos alimentarios porque provocan el desarrollo de una «sobreevaluación del control sobre la alimentación» (es decir, evaluación de uno mismo principal o incluso exclusivamente en términos de la capacidad de controlar la alimentación) y, como resultado , adopción dieta estricta, desplazando la necesidad de control en general al control de la ingesta de alimentos.
La restricción dietética y el bajo peso se asocian con varios síntomas de inanición, como ansiedad por la comida y la ingesta de alimentos, saciedad temprana debido al retraso en el vaciado gástrico, estreñimiento y aislamiento social, que refuerzan la necesidad del control alimentario y la adopción de normas dietéticas estrictas y extremas. Este mecanismo también está presente en personas con figura y peso sobreestimados que siguen una dieta estricta para perder peso y cambiar la forma de su cuerpo (Figura 1).
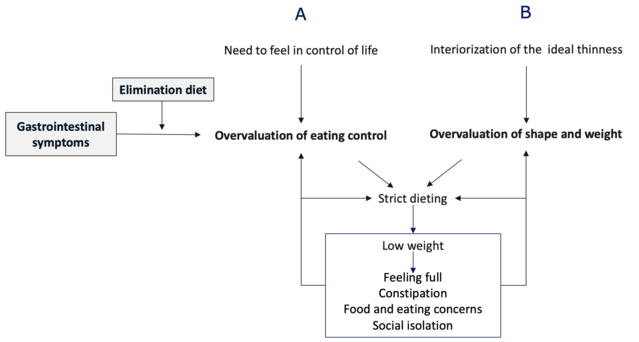
Figura 1. Interacción entre síntomas gastrointestinales y trastornos alimentarios
Fuente: Riccardo Dalle Grave, MD
La prevalencia de síntomas gastrointestinales se encontró en aproximadamente el 86 por ciento de los pacientes con anorexia nerviosa, y aproximadamente el 30 por ciento de aquellos con trastornos gastrointestinales funcionales, según lo evaluado por una encuesta en línea, cumplieron con los criterios desorden alimenticio. Además, una mayor adherencia a la dieta FODMAP se asocia con una mayor probabilidad de tener un trastorno alimentario en pacientes con síndrome de intestino irritable.
Trastornos de la alimentación
NB La sobreestimación del control de la alimentación coexiste a menudo con la sobreestimación de la figura y el peso, pero no siempre. Cuando está aislada, las personas se despreocupan de su forma y peso y tienden a basar su autoestima principalmente en cómo, cuándo, dónde y qué comen. Estos casos a veces se denominan «anorexia nerviosa con fobia a la grasa».
Dietas de eliminación y trastorno por evitación/restricción de la ingesta de alimentos (ARFID)
La característica principal de ARFID es la evitación o restricción de la ingesta de alimentos asociada al incumplimiento de los requisitos para alimento o ingesta insuficiente de energía por vía oral con consecuencias clínicas significativas como pérdida de peso, desnutrición, dependencia de alimentación enteral o suplementos nutricionales orales, o marcada interferencia con el funcionamiento psicosocial.
La evitación/restricción de la ingesta de alimentos no está relacionada con la preocupación por la forma y el peso, sino con una o más de las siguientes características: (i) aparente falta de interés por la comida o por comer; (ii) evitación basada en las características sensoriales de los alimentos; (iii) preocupaciones sobre los efectos negativos de comer.
Cuando la tercera característica está relacionada con la preocupación de que ciertos alimentos puedan desencadenar o exacerbar los síntomas gastrointestinales, explica por qué los médicos a menudo prescriben de manera inapropiada dietas de eliminación para personas con ARFID. De hecho, un estudio encontró que casi el 90 % de los pacientes con ARFID derivados a un solo centro de medicina del comportamiento recibieron una dieta baja en FODMAP.
Las dietas de eliminación pueden causar y mantener ARFID a través de los mecanismos que se muestran en la Figura 2. Según la teoría cognitivo-conductual, algunas personas, cuando tienen síntomas gastrointestinales asociados con el consumo de ciertos alimentos, desarrollan predicciones negativas (p. ej., “Este alimento me hará sentirse hinchados»), a lo que se enfrentan evitando/restringiendo la comida.
Este comportamiento conduce a un estado nutricional deficiente y, en ocasiones, a un bajo peso y al desarrollo de síntomas de inanición (p. ej., sensación de saciedad debido a la reducción del vaciamiento gástrico, estreñimiento, ansiedad por comer y comer, aumento de inquietud) que apoyan y enfatizan la evitación/restricción de alimentos. Además, evitar/restringir los alimentos hace que las personas pierdan la oportunidad de desmentir sus predicciones negativas.
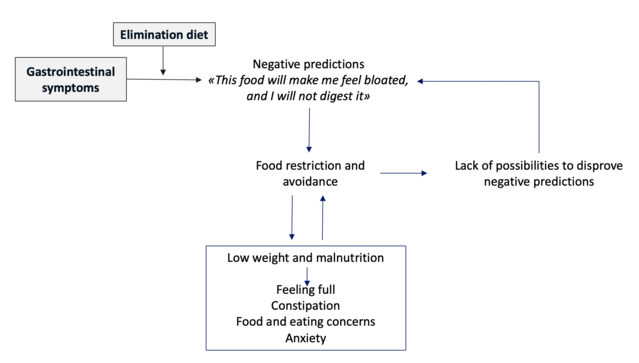
Figura 2. Interacción entre síntomas gastrointestinales y ARFID
Fuente: Dalle Grave, MD
La prevalencia de los síntomas de ARFID en la población gastroenterológica adulta es aproximadamente del 10 al 20 por ciento, mientras que en la población pediátrica oscila entre el 1,5 y el 3,9 por ciento. Es interesante que los gastroenterólogos rara vez diagnostican ARN.
[ad_2]
Source link





